Muchas personas creen que solo deben acudir al odontólogo cuando sienten dolor intenso, se rompe un diente o aparece una urgencia. Sin embargo, la realidad es que la mayoría de las enfermedades bucales comunes comienzan de manera silenciosa y progresiva.
Algunas veces dando señales pequeñas que suelen ignorarse: un ligero sangrado al cepillarse, sensibilidad al frío, mal aliento constante o una pequeña molestia al masticar.
La salud oral va mucho más allá de tener dientes blancos o una sonrisa estética. La boca es una estructura compleja donde interactúan dientes, encías, hueso, músculos, articulaciones y tejidos blandos, por lo que cualquier alteración puede impactar funciones tan básicas como comer, hablar, sonreír e incluso respirar correctamente.
De hecho, muchas de las consultas odontológicas más frecuentes no comienzan por grandes emergencias, sino por enfermedades muy comunes y altamente prevenibles.
El problema es que cuando los síntomas se vuelven evidentes, en muchos casos el daño ya avanzó considerablemente.
Conocer cuáles son las enfermedades bucales más comunes, cómo se desarrollan, qué síntomas provocan y cómo se tratan puede ayudarte a detectar señales tempranas y acudir a consulta antes de que el problema se complique.
A continuación te explicamos las 8 enfermedades orales más frecuentes por las que pacientes de todas las edades visitan al dentista.
1. Caries dental: pequeñas bacterias, grandes problemas
La caries dental es probablemente la enfermedad bucal más conocida y, al mismo tiempo, una de las más subestimadas. Se desarrolla cuando las bacterias presentes en la boca metabolizan azúcares y carbohidratos de los alimentos, generando ácidos que comienzan a desgastar progresivamente el esmalte dental. Al principio este proceso puede ser invisible e indoloro, lo que explica por qué muchas personas no descubren una caries hasta que ya está bastante avanzada.
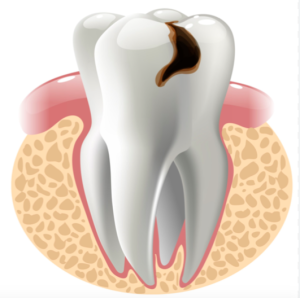 Generalmente, los primeros signos pueden incluir una ligera sensibilidad al consumir alimentos muy fríos, calientes o dulces. Algunas personas notan pequeñas manchas blancas, amarillentas, cafés o incluso negras en la superficie dental, mientras que otras comienzan a sentir molestias al masticar. Conforme la lesión progresa y alcanza capas más profundas del diente, el dolor puede intensificarse, volviéndose espontáneo o constante.
Generalmente, los primeros signos pueden incluir una ligera sensibilidad al consumir alimentos muy fríos, calientes o dulces. Algunas personas notan pequeñas manchas blancas, amarillentas, cafés o incluso negras en la superficie dental, mientras que otras comienzan a sentir molestias al masticar. Conforme la lesión progresa y alcanza capas más profundas del diente, el dolor puede intensificarse, volviéndose espontáneo o constante.
Las causas más comunes suelen relacionarse con una higiene oral deficiente, consumo frecuente de azúcares, bebidas carbonatadas, falta de uso de hilo dental y visitas poco regulares al dentista. También influye la saliva, ya que quienes padecen boca seca tienen mayor riesgo.
El tratamiento dependerá del nivel de daño. Si la caries se detecta en una fase temprana, puede manejarse mediante remineralización con flúor y cambios en hábitos de higiene. Cuando ya existe cavidad, normalmente se realiza una restauración con resina. Si el daño alcanza el nervio, puede requerirse una endodoncia para salvar el diente, y en casos extremos donde la estructura ya no es recuperable, la extracción puede ser la única opción.
2. Gingivitis: el inicio silencioso de problemas mayores
La gingivitis es una inflamación de las encías provocada por acumulación de placa bacteriana alrededor de dientes y margen gingival. Aunque suele considerarse una afección leve, ignorarla puede abrir la puerta a enfermedades periodontales mucho más complejas.
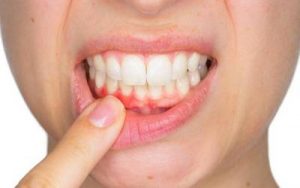 Muchas personas detectan la gingivitis porque sus encías comienzan a sangrar al cepillarse o al usar hilo dental. También es común notar inflamación, enrojecimiento y una sensación de sensibilidad o molestia ligera. Algunas veces aparece mal aliento persistente, incluso aunque la persona se cepille con regularidad.
Muchas personas detectan la gingivitis porque sus encías comienzan a sangrar al cepillarse o al usar hilo dental. También es común notar inflamación, enrojecimiento y una sensación de sensibilidad o molestia ligera. Algunas veces aparece mal aliento persistente, incluso aunque la persona se cepille con regularidad.
El problema suele originarse por una limpieza deficiente, acumulación de sarro, mala técnica de cepillado, tabaquismo, cambios hormonales o ciertas condiciones sistémicas que favorecen inflamación.
La buena noticia es que, a diferencia de otras enfermedades bucales, la gingivitis es reversible. El tratamiento generalmente consiste en una limpieza profesional para retirar placa y cálculo acumulado, acompañada de educación sobre higiene oral adecuada. Cuando el paciente mejora sus hábitos y acude a revisiones periódicas, la inflamación suele disminuir notablemente en poco tiempo.
3. Periodontitis: cuando el daño ya compromete hueso y soporte dental
La periodontitis representa una fase más avanzada y agresiva que la gingivitis. En este caso, la infección ya no afecta únicamente encías, sino también tejidos profundos y hueso alveolar, es decir, la estructura que sostiene los dientes.
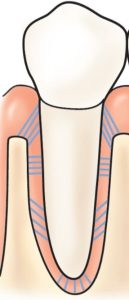 A diferencia de la gingivitis, aquí las señales suelen ser más evidentes y preocupantes. Algunas personas comienzan a notar que sus dientes parecen “más largos”, cuando en realidad lo que ocurre es retracción gingival. También puede aparecer movilidad dental, sensación de presión, separación entre dientes, mal sabor de boca, mal aliento constante o incluso presencia de secreción.
A diferencia de la gingivitis, aquí las señales suelen ser más evidentes y preocupantes. Algunas personas comienzan a notar que sus dientes parecen “más largos”, cuando en realidad lo que ocurre es retracción gingival. También puede aparecer movilidad dental, sensación de presión, separación entre dientes, mal sabor de boca, mal aliento constante o incluso presencia de secreción.
Las causas más frecuentes incluyen gingivitis no tratada, mala higiene crónica, predisposición genética, tabaquismo, diabetes mal controlada y estrés.
El tratamiento busca detener la progresión de la enfermedad. Inicialmente suele realizarse raspado y alisado radicular, una limpieza profunda enfocada en eliminar bacterias acumuladas bajo la encía. Dependiendo de la gravedad, pueden requerirse procedimientos periodontales más avanzados, como cirugía de acceso o terapias regenerativas. Una vez controlada, el mantenimiento periodontal regular es indispensable para evitar recaídas.
4. Bruxismo: el desgaste invisible causado por tensión
El bruxismo consiste en apretar o rechinar los dientes de forma involuntaria, generalmente durante el sueño, aunque algunas personas también lo hacen despiertas en situaciones de estrés.
Muchos pacientes descubren que lo padecen porque despiertan con tensión mandibular, dolor facial o cefaleas matutinas. Otras veces es el odontólogo quien detecta desgaste excesivo, pequeñas fracturas dentales, sensibilidad o inflamación muscular.
Las causas suelen relacionarse con estrés emocional, ansiedad, alteraciones del sueño, mala mordida y hábitos musculares.
El tratamiento suele enfocarse en proteger estructuras dentales y disminuir sobrecarga muscular. Frecuentemente se indica una guarda oclusal nocturna personalizada, diseñada para evitar desgaste y distribuir fuerzas. Dependiendo del caso, puede recomendarse fisioterapia, manejo de estrés y corrección oclusal mediante ortodoncia o rehabilitación.
5. Halitosis: cuando el mal aliento va más allá del cepillado
La halitosis es una condición caracterizada por mal aliento persistente que no desaparece fácilmente, incluso tras higiene oral.
Muchas personas no son plenamente conscientes de que la padecen, aunque pueden notar sabor desagradable constante, sensación de boca seca o comentarios indirectos de terceros.
En la mayoría de los casos, la causa está en la propia cavidad oral. Acumulación bacteriana sobre lengua, caries, enfermedad periodontal, restauraciones defectuosas o mala higiene son responsables frecuentes. También puede asociarse con problemas digestivos, sinusitis o resequedad bucal.
El tratamiento depende del origen. Cuando la causa es oral, suele incluir limpieza profesional, tratamiento periodontal si existe inflamación, limpieza lingual adecuada e hidratación. Resolver la causa de fondo suele mejorar notablemente el problema.
6. Sensibilidad dental: cuando algo cotidiano se vuelve molesto
La sensibilidad dental se produce cuando la dentina queda expuesta, permitiendo que estímulos externos alcancen terminaciones nerviosas.
Los pacientes suelen describirlo como una especie de descarga breve o “corrientazo” al consumir bebidas frías, calientes, alimentos dulces o incluso al respirar aire frío.
Entre las causas más comunes se encuentran retracción gingival, cepillado agresivo, desgaste por bruxismo, erosión ácida y caries.
El tratamiento dependerá del origen. Puede incluir pastas desensibilizantes, barnices de flúor, sellado con resinas protectoras y corrección de hábitos como cepillado excesivamente fuerte o consumo elevado de ácidos.
7. Aftas o úlceras bucales: pequeñas lesiones, grandes molestias
Las aftas son lesiones ulceradas pequeñas, generalmente redondeadas, de color blanquecino o amarillento, rodeadas por un halo rojizo.
Aunque no suelen ser graves, pueden resultar muy dolorosas, especialmente al comer alimentos ácidos, hablar o cepillarse.
Su aparición puede relacionarse con estrés, alteraciones inmunológicas, traumatismos por mordidas, deficiencias vitamínicas, irritación por brackets o cambios hormonales.
El tratamiento suele ser conservador, enfocado en reducir molestias mientras cicatrizan. Se pueden utilizar geles tópicos, enjuagues especializados y evitar alimentos irritantes. Si persisten más de dos semanas, requieren valoración profesional.
8. Trastornos de ATM: cuando la mandíbula deja de trabajar correctamente
Los trastornos temporomandibulares afectan la articulación que conecta mandíbula con cráneo.
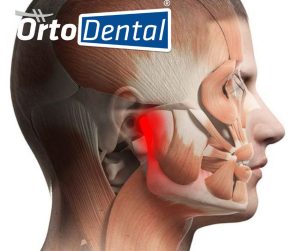 Quienes los padecen pueden notar chasquidos al abrir la boca, dolor cerca del oído, dificultad para abrir completamente, cansancio mandibular o incluso episodios de bloqueo.
Quienes los padecen pueden notar chasquidos al abrir la boca, dolor cerca del oído, dificultad para abrir completamente, cansancio mandibular o incluso episodios de bloqueo.
Las causas suelen ser multifactoriales e incluyen bruxismo, estrés, trauma, alteraciones oclusales y tensión muscular crónica.
El tratamiento depende del diagnóstico específico. Puede incluir férulas oclusales, fisioterapia, ejercicios mandibulares, control del estrés y, en algunos casos, ortodoncia o rehabilitación oclusal.
Conclusión
La mayoría de estas enfermedades no aparecen de manera repentina; se desarrollan gradualmente y suelen enviar señales antes de convertirse en un problema mayor.
Aprender a identificar síntomas tempranos como sangrado, sensibilidad, inflamación, mal aliento o molestias mandibulares puede marcar la diferencia entre un tratamiento sencillo y procedimientos más complejos.
En OrtoDental, la prevención y el diagnóstico oportuno son pilares fundamentales para mantener una sonrisa saludable, funcional y estética. Porque sí, visitar al odontólogo antes de que aparezca el dolor sigue siendo una de las mejores decisiones para tu salud.


